Come i terapisti favoriscono il recupero nella riabilitazione domiciliare dopo l’ictus
Molte persone pensano che la terapia ospedaliera sia l’unica opzione efficace dopo un ictus, ma la riabilitazione a domicilio riduce in modo significativo gli esiti negativi quando è guidata da terapisti qualificati. In realtà, i terapisti portano competenze specialistiche direttamente nel tuo ambiente domestico, creando piani di recupero personalizzati che affrontano le tue sfide e il tuo contesto specifici. Questo articolo esplora come fisioterapisti, terapisti occupazionali e logopedisti trasformano la casa in uno spazio riabilitativo efficace, quali metodi usano per accelerare il recupero neurologico e come sfruttare al meglio queste collaborazioni professionali per ottenere risultati funzionali migliori.
Indice
- Punti chiave
- Comprendere il ruolo dei terapisti nella riabilitazione domiciliare
- Come i terapisti favoriscono il recupero attraverso metodi comprovati
- Valutare e adattare l’ambiente domestico per una riabilitazione efficace
- Sfide e personalizzazione della terapia nei casi complessi di riabilitazione domiciliare
- Scopri gli strumenti per supportare il tuo percorso di riabilitazione a domicilio
- FAQ
Punti chiave
| Punto | Dettagli |
|---|---|
| Riabilitazione domiciliare | La riabilitazione a domicilio riduce gli esiti negativi nelle attività quotidiane quando è guidata da terapisti qualificati. |
| Ruoli dei terapisti | I fisioterapisti si concentrano sulla mobilità, i terapisti occupazionali sulle attività della vita quotidiana e i logopedisti sulla comunicazione e sulla deglutizione. |
| Adattamento dell’ambiente domestico | I terapisti valutano la disposizione dei mobili e le routine per adattare gli interventi al paziente e al suo spazio abitativo. |
| Metodi basati sulla neuroplasticità | I terapisti usano metodi basati sulle evidenze come l’allenamento specifico per compito, la terapia del movimento indotto da costrizione e la terapia speculare per favorire i cambiamenti neuroplastici. |
| Coinvolgimento dei caregiver | La formazione e il coinvolgimento dei caregiver aumentano l’aderenza e sostengono la pratica nella vita quotidiana. |
Comprendere il ruolo dei terapisti nella riabilitazione domiciliare
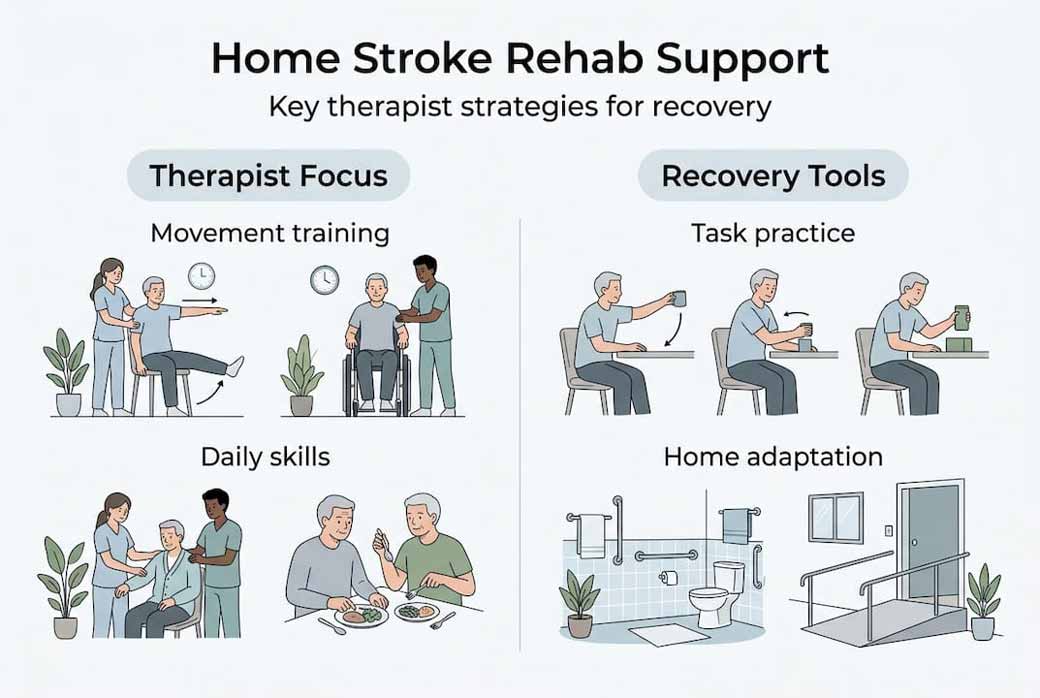
I terapisti apportano competenze diverse ma complementari al tuo percorso di recupero. I fisioterapisti si concentrano sulla mobilità, i terapisti occupazionali sulle abilità della vita quotidiana e i logopedisti sulle difficoltà di comunicazione e di deglutizione. Ogni professionista valuta le tue specifiche limitazioni e progetta interventi adatti alla disposizione della casa, alle routine quotidiane e agli obiettivi di recupero.
I fisioterapisti lavorano per ripristinare i pattern di movimento essenziali per camminare, passare dal letto alla sedia e mantenere l’equilibrio. Analizzano come la disposizione dei mobili, le superfici del pavimento e i passaggi tra le stanze influenzino la mobilità. Il terapista potrebbe usare le tue scale per l’allenamento del passo o il piano della cucina per esercizi di equilibrio in stazione eretta, rendendo ogni sessione direttamente applicabile alla vita quotidiana.
I terapisti occupazionali si concentrano sulle abilità pratiche necessarie per l’autonomia. Valutano in che modo l’ictus abbia influito sulla capacità di vestirti, cucinare, fare il bagno o gestire i farmaci. Invece di esercizi generici, ti guidano nello svolgimento di attività reali nel tuo bagno o nella tua cucina, individuando gli ostacoli e insegnando strategie compensative. Questo ruolo della riabilitazione domiciliare diventa particolarmente efficace quando la terapia si svolge nel luogo in cui vivi davvero.
I logopedisti affrontano le difficoltà di comunicazione e i problemi di deglutizione che spesso seguono un ictus. Valutano la chiarezza del linguaggio, la comprensione e la capacità di assumere in sicurezza diversi tipi di alimenti. Le sedute possono includere conversazioni durante i pasti in famiglia o esercizi per trovare le parole nelle attività quotidiane. Il contesto domestico permette ai terapisti di osservare problemi comunicativi reali invece di scenari clinici artificiali.
Ogni terapista adatta gli interventi in base alla gravità dell’ictus, al lato del corpo colpito, allo stato cognitivo e alle priorità personali. Un paziente che vuole tornare a cucinare riceve una terapia occupazionale diversa rispetto a chi dà priorità alla cura personale. Questa personalizzazione spiega perché la riabilitazione domiciliare dopo ictus spesso produce risultati funzionali migliori rispetto ai programmi ospedalieri standardizzati.
- I fisioterapisti affrontano cammino, trasferimenti, equilibrio e forza usando l’ambiente domestico reale
- I terapisti occupazionali lavorano su vestirsi, lavarsi, cucinare e altre attività quotidiane nei tuoi spazi
- I logopedisti migliorano comunicazione e deglutizione attraverso situazioni di pratica reale
- Tutti i terapisti coordinano l’assistenza per affrontare obiettivi sovrapposti e massimizzare l’efficienza del recupero
 Come i terapisti favoriscono il recupero attraverso metodi comprovati
Come i terapisti favoriscono il recupero attraverso metodi comprovati
I terapisti applicano tecniche basate sulle evidenze, fondate sul modo in cui il cervello recupera dopo una lesione. L’allenamento specifico per compito, la terapia del movimento indotto da costrizione, la terapia speculare e la pratica intensiva basata sulla neuroplasticità hanno tutti dimostrato miglioramenti misurabili della funzione motoria. Comprendere questi metodi ti aiuta a partecipare in modo più attivo al recupero.
La neuroplasticità, cioè la capacità del cervello di riorganizzarsi e formare nuove connessioni neurali, è alla base di tutta la riabilitazione efficace. Quando pratichi ripetutamente un movimento o un compito, rafforzi le vie cerebrali che controllano quell’azione. I terapisti progettano esercizi che ti sfidano al livello giusto, aumentando gradualmente la difficoltà man mano che le tue capacità migliorano. Questo approccio progressivo consente al cervello di adattarsi senza causare frustrazione o infortuni.
L’allenamento specifico per compito significa praticare esattamente le attività che vuoi migliorare. Se alzarti da una sedia è difficile, il terapista ti farà ripetere quel movimento decine di volte per seduta invece di proporre esercizi generici per le gambe. Questo approccio diretto produce progressi funzionali più rapidi perché il cervello apprende il modello motorio preciso che ti serve nella vita quotidiana.
La terapia del movimento indotto da costrizione consiste nel limitare l’uso del braccio più forte per costringere l’utilizzo dell’arto colpito. Anche se può sembrare controintuitivo, questo metodo previene il “non uso appreso”, cioè la tendenza del cervello a ignorare il lato più debole. I terapisti supervisionano attentamente questa tecnica, assicurandosi che tu possa praticare compiti funzionali in sicurezza mentre costruisci forza e coordinazione nel braccio colpito.
La terapia speculare usa il feedback visivo per ingannare il cervello e fargli percepire il movimento dell’arto colpito. Osservi la mano sana in uno specchio mentre provi a muovere la mano colpita, creando l’illusione di un movimento bilaterale normale. Questa tecnica attiva le aree motorie del cervello e può ridurre il dolore migliorando al tempo stesso la qualità del movimento.
L’intensità conta moltissimo. La ricerca sui fondamenti della scienza della riabilitazione mostra che un’elevata ripetizione favorisce la neuroplasticità in modo più efficace rispetto a una pratica occasionale. Il terapista struttura le sedute per massimizzare le ripetizioni gestendo al tempo stesso la fatica, spesso inserendo pause di riposo e variando le attività per mantenere alto il coinvolgimento.
- I principi della neuroplasticità guidano tutta la terapia efficace favorendo la riorganizzazione cerebrale attraverso la pratica ripetuta
- L’allenamento specifico per compito produce progressi funzionali più rapidi rispetto ai programmi di esercizio generici
- La pratica ripetitiva ad alta intensità accelera il recupero motorio se adeguatamente supervisionata
- I terapisti regolano progressivamente la difficoltà per sfidare le tue capacità senza causare frustrazione
Consiglio pratico: tieni un semplice diario della tua pratica tra una seduta e l’altra. Annotare le ripetizioni e segnare quali compiti diventano più facili aiuta il terapista ad adattare il programma e ti mostra progressi concreti nelle fasi più difficili del recupero.
La guida agli esercizi di riabilitazione che il terapista fornisce dovrebbe includere obiettivi di ripetizione specifici e istruzioni chiare per la pratica a casa. La costanza tra le sedute supervisionate determina la velocità con cui recuperi la funzione.
Valutare e adattare l’ambiente domestico per una riabilitazione efficace
I terapisti eseguono valutazioni approfondite della casa per individuare rischi per la sicurezza e opportunità di modifiche ambientali. Le valutazioni domiciliari analizzano il rischio di caduta, raccomandano modifiche di sicurezza, guidano la formazione dei caregiver e stabiliscono sistemi di monitoraggio per seguire i tuoi progressi funzionali. Questo approccio proattivo previene gli infortuni e crea condizioni che sostengono l’autonomia.
Il processo di valutazione segue un approccio sistematico:
- I terapisti percorrono la casa osservando come ti muovi attraverso porte, scale e disposizione dei mobili
- Individuano rischi specifici come tappeti sciolti, scarsa illuminazione o la necessità di maniglioni in bagno
- Valutano se l’altezza e la disposizione attuale dei mobili favoriscono trasferimenti e mobilità sicuri
- Raccomandano ausili adattivi come panche per doccia, rialzi per il WC o strumenti per afferrare oggetti
- Formano i familiari sulle corrette tecniche di assistenza per prevenire infortuni ai caregiver
- Stabiliscono misurazioni iniziali delle tue capacità funzionali per monitorare i miglioramenti nel tempo
Le modifiche più comuni riducono in modo significativo il rischio di caduta e favoriscono l’autonomia. Rimuovere i tappeti elimina i rischi di inciampo. Installare maniglioni in bagno offre stabilità durante i trasferimenti. Riorganizzare i mobili crea passaggi più ampi per deambulatori o sedie a rotelle. Questi semplici cambiamenti trasformano la casa in un ambiente terapeutico invece che in un percorso a ostacoli.

La formazione dei caregiver è una componente fondamentale del successo della riabilitazione domiciliare. I terapisti insegnano ai familiari le corrette tecniche di trasferimento, i metodi di supervisione degli esercizi e le strategie per coinvolgere i pazienti nella riabilitazione tra una seduta e l’altra. Questa educazione garantisce un supporto coerente e impedisce che aiutanti ben intenzionati ostacolino il recupero facendo troppo al posto tuo.
Il monitoraggio dei progressi avviene attraverso rivalutazioni regolari delle capacità funzionali. Il terapista registra i miglioramenti nella distanza percorsa, nei punteggi di equilibrio, nell’autonomia nella cura di sé e in altri risultati misurabili. Questi dati guidano gli aggiustamenti del trattamento e aiutano l’assicurazione a giustificare la continuazione dei servizi terapeutici. Il flusso di lavoro della riabilitazione per i pazienti include una documentazione chiara di questi miglioramenti funzionali.
| Area di valutazione | Modifiche tipiche | Risultato atteso |
|---|---|---|
| Sicurezza del bagno | Maniglioni, panca per doccia, rialzo per WC | Riduzione del rischio di caduta, maggiore autonomia nel lavarsi |
| Percorsi di mobilità | Riorganizzazione dei mobili, rimozione dei tappeti, illuminazione migliore | Movimento più sicuro, minore paura di cadere |
| Accesso alla cucina | Ripiani più bassi, utensili adattivi, seduta stabile | Maggiore partecipazione alla preparazione dei pasti |
| Organizzazione della camera da letto | Regolazione dell’altezza del letto, comoda da notte, spazio libero sul pavimento | Mobilità notturna più sicura, migliore qualità del sonno |
Consiglio pratico: scatta foto della configurazione della casa prima di iniziare la terapia. Confrontare queste immagini con l’ambiente modificato alcuni mesi dopo offre una prova visiva molto forte di come i cambiamenti ambientali abbiano sostenuto i tuoi progressi funzionali.
Sfide e personalizzazione della terapia nei casi complessi di riabilitazione domiciliare
Non tutti i recuperi dopo ictus seguono un percorso lineare. Gli ictus gravi e i fattori socioeconomici complicano la riabilitazione, rendendo necessario un adattamento significativo degli approcci terapeutici. Comprendere queste sfide ti aiuta a fissare aspettative realistiche mentre lavori con il tuo team per superare gli ostacoli.
La gravità dell’ictus influenza in modo decisivo il percorso di recupero. I pazienti con ictus lieve spesso ritrovano rapidamente l’autonomia con un intervento minimo. Gli ictus da moderati a gravi richiedono una terapia intensa e prolungata, con grande attenzione alla prevenzione di complicanze come retrazioni o piaghe da pressione. Il terapista adatta l’intensità del trattamento, la durata e gli obiettivi al tuo livello specifico di compromissione.
La fatica rappresenta un ostacolo importante alla pratica costante. La fatica neurologica è diversa dalla normale stanchezza perché deriva dal fatto che il cervello deve lavorare di più per svolgere anche compiti di base. I terapisti organizzano le sedute con pause strategiche e alternano le attività per mantenere il coinvolgimento senza sovraccaricarti. Ti educano anche a tecniche di risparmio energetico per massimizzare la funzionalità durante la giornata.
 I fattori socioeconomici influenzano l’accesso ai servizi di terapia, agli ausili e al supporto dei caregiver. I terapisti che lavorano con risorse limitate diventano risolutori creativi, usando oggetti domestici come attrezzi per esercizi e individuando risorse comunitarie per un aiuto economico. Danno priorità agli interventi che offrono il massimo beneficio funzionale entro i limiti delle sedute disponibili.
I fattori socioeconomici influenzano l’accesso ai servizi di terapia, agli ausili e al supporto dei caregiver. I terapisti che lavorano con risorse limitate diventano risolutori creativi, usando oggetti domestici come attrezzi per esercizi e individuando risorse comunitarie per un aiuto economico. Danno priorità agli interventi che offrono il massimo beneficio funzionale entro i limiti delle sedute disponibili.
Il recupero nella fase cronica richiede strategie diverse rispetto alla riabilitazione acuta. A distanza di mesi o anni dall’ictus, i servizi terapeutici tradizionali spesso terminano nonostante esista ancora un potenziale di miglioramento. In questa fase i terapisti si concentrano sull’insegnamento di programmi di esercizio autonomi, sul collegamento con risorse comunitarie per l’attività fisica e sull’affrontare nuove difficoltà che emergono quando tenti attività più complesse.
Le dinamiche familiari influenzano in modo significativo l’aderenza ai programmi domiciliari. I terapisti affrontano situazioni in cui i caregiver si sentono sopraffatti, i familiari non sono d’accordo sugli approcci assistenziali o i pazienti resistono all’aiuto. Costruire forti alleanze terapeutiche e offrire supporto emotivo oltre agli interventi fisici diventa essenziale per il successo a lungo termine.
- Gli ictus gravi richiedono una terapia intensa e prolungata con aspettative modificate sui risultati funzionali
- La fatica neurologica richiede pause di riposo strategiche ed educazione al risparmio energetico
- Le risorse limitate portano a un uso creativo di oggetti domestici e reti di supporto comunitarie
- Il recupero nella fase cronica si concentra su programmi autonomi e sulla gestione delle nuove difficoltà
- Le dinamiche familiari richiedono ai terapisti supporto emotivo e strategie di risoluzione dei conflitti
| Tipo di sfida | Strategia del terapista | Azione del paziente/caregiver |
|---|---|---|
| Compromissione grave | Ripetizione intensiva, ausili adattivi, obiettivi realistici | Impegnarsi in una pratica costante, celebrare i piccoli progressi |
| Gestione della fatica | Pause di riposo strategiche, tecniche di risparmio energetico | Monitorare i modelli di energia, dare priorità alle attività essenziali |
| Risorse limitate | Esercizi con oggetti domestici, invio a risorse comunitarie | Cercare programmi di assistenza economica, unirsi a gruppi di supporto |
| Stallo nella fase cronica | Programmi autonomi, integrazione con attività fisica comunitaria | Mantenere la routine di esercizio, cercare nuove sfide |
Interventi strutturati uniti al supporto familiare migliorano l’aderenza anche nei casi complessi. Quando capisci perché esercizi specifici sono importanti e come si collegano ai tuoi obiettivi personali, partecipi con maggiore costanza. I terapisti che si prendono il tempo per spiegare la scienza dietro le loro raccomandazioni e per celebrare i tuoi progressi costruiscono la motivazione necessaria per un impegno duraturo.
Il legame tra come la riabilitazione migliora la mobilità e questi approcci individualizzati diventa evidente quando vedi i terapisti adattare le tecniche in base alle tue risposte. Seguire le migliori pratiche della fisioterapia significa valutare costantemente ciò che funziona per la tua situazione specifica, invece di applicare protocolli standardizzati.
Scopri gli strumenti per supportare il tuo percorso di riabilitazione a domicilio
Pur essendo l’esperienza del terapista a guidare il recupero, attrezzature specializzate possono amplificare i progressi tra una seduta e l’altra. Tisele Rehab offre innovativi kit di riabilitazione per ictus progettati specificamente per l’uso domestico, in complemento al lavoro svolto con il tuo team terapeutico.
Questi strumenti includono il sistema FitMi, che utilizza esercizi coinvolgenti per favorire una pratica ad alta ripetizione basata sui principi della neuroplasticità che il tuo terapista sottolinea. MusicGlove combina la terapia della mano con attività basate sulla musica, rendendo gli esercizi ripetitivi per le dita più piacevoli e sostenibili. Consulta gli ausili per la riabilitazione che affrontano le specifiche difficoltà funzionali che il tuo terapista ha individuato, dal supporto alla mobilità agli adattamenti per la vita quotidiana. Il sistema di neuro-riabilitazione domiciliare si integra perfettamente con i programmi prescritti dal terapista, offrendoti opzioni di pratica strutturate quando lavori in autonomia. Queste soluzioni basate sulle evidenze ti aiutano a mantenere l’intensità e la costanza che favoriscono miglioramenti funzionali significativi.
FAQ
Quali tipi di terapisti sono coinvolti nella riabilitazione domiciliare?
Tre figure principali supportano il recupero domiciliare dopo un ictus. I fisioterapisti affrontano mobilità, equilibrio e forza necessari per camminare e fare trasferimenti. I terapisti occupazionali si concentrano sulle attività della vita quotidiana come vestirsi, lavarsi e cucinare, aiutandoti a ritrovare autonomia nella cura di te stesso e nelle attività domestiche. I logopedisti lavorano sulle difficoltà di comunicazione e sui problemi di deglutizione che spesso seguono una lesione neurologica. Ogni professionista porta strumenti di valutazione e tecniche di trattamento specializzati, coordinando l’assistenza per rispondere a tutti i bisogni del recupero anziché lavorare in modo isolato. Il ruolo della riabilitazione domiciliare diventa davvero efficace quando queste discipline collaborano attorno ai tuoi obiettivi specifici e al tuo ambiente domestico.
Come si confronta la riabilitazione domiciliare con quella ospedaliera dopo un ictus?
La riabilitazione a domicilio produce risultati comparabili a quelli dei programmi ospedalieri, offrendo al tempo stesso vantaggi distinti. Ti eserciti su compiti funzionali nell’ambiente in cui hai davvero bisogno di quelle abilità, rendendo più diretto il trasferimento dell’apprendimento. I terapisti osservano sfide reali, come muoversi nel bagno specifico di casa o gestire la disposizione della cucina, permettendo un problem solving più mirato. L’ambiente domestico riduce anche il rischio di infezioni e offre il comfort di contesti familiari, che possono aumentare la motivazione e ridurre l’ansia. Il fattore chiave che determina l’efficacia è il coinvolgimento del terapista e la struttura del programma, non il luogo. La riabilitazione domiciliare dopo ictus funziona meglio quando ricevi una frequenza e un’intensità terapeutica adeguate, non come alternativa di qualità inferiore alla riabilitazione ospedaliera.
Cosa possono fare i caregiver per sostenere una riabilitazione domiciliare efficace?
I caregiver svolgono un ruolo essenziale nel successo della riabilitazione. La formazione e il coinvolgimento dei caregiver aumentano in modo significativo l’aderenza alla terapia, garantendo continuità tra le sedute formali. I terapisti insegnano tecniche di assistenza corrette che favoriscono l’autonomia del paziente invece di creare dipendenza. Si apprendono metodi di supervisione degli esercizi, strategie di sicurezza e modi per coinvolgere i pazienti nella riabilitazione durante le attività quotidiane. Il supporto emotivo è fondamentale, perché il recupero comporta difficoltà e momenti di frustrazione. Celebrare le piccole vittorie, mantenere un atteggiamento positivo durante gli stalli e aiutare i pazienti a vedere i progressi graduali mantiene alta la motivazione. I caregiver fungono anche da ponte comunicativo, aiutando i terapisti a capire quali difficoltà emergono tra una seduta e l’altra e a proporre eventuali aggiustamenti del programma.
Consigliati
- Ruolo della riabilitazione domiciliare – trasformare il recupero dopo ictus
- Perché la riabilitazione domiciliare è importante per i pazienti con ictus
- Guida agli esercizi di riabilitazione per un recupero efficace dopo ictus
- Come coinvolgere i pazienti nella riabilitazione per migliorare il recupero dopo ictus
38
Ispirati a una storia della vita dopo un ictus
Riabilitazione domiciliare a pieno ritmo.
Mio marito ha avuto un ictus grave il 19 agosto 2020, il quale gli ha paralizzato la parte destra. Grazie al FitMi ha fatto progressi enormi. Non possiede ANCORA una forza nella mano destra, però adesso può camminare con il bastone e il suo linguaggio si è diventato molto più chiaro. Affronta la sfida e si riabilita a pieno ritmo. Siamo molto contenti di aver acquistato per lui il set FitMi per motivarlo a continuare di lavorare e fare esercizi a casa. Siamo incoraggiati grazie a questo programma e alle recensioni positive dei pazienti che abbiamo lette. Ringraziamo Dio di aver trovato questo set e ringraziamo voi per il vostro supporto. È un programma meraviglioso.
Kate (08.09.2020)








