Come coinvolgere i pazienti nella riabilitazione per un miglior recupero dopo ictus
Ogni seduta presenta una nuova sfida, poiché nessun sopravvissuto a un ictus è identico a un altro. I terapisti americani sanno che un approccio “taglia unica” raramente produce risultati durature. Concentrandosi su strategie di riabilitazione personalizzate e adottando strumenti interattivi comprovati come la realtà virtuale e gli esercizi basati sulla musica, è possibile trasformare la terapia in un percorso motivante che stimola il paziente e favorisce un reale miglioramento della funzione motoria.
Sommario
- Fase 1: Valutare i bisogni individuali del paziente e le barriere
- Fase 2: Introdurre strumenti terapeutici high-tech e coinvolgenti
- Fase 3: Integrare esercizi basati sulla musica per motivare
- Fase 4: Monitorare i progressi e adattare le strategie di coinvolgimento
Sommario rapido
| Punto chiave | Spiegazione |
|---|---|
| 1. Valutare i bisogni del singolo paziente | Eseguire valutazioni approfondite dei fattori fisici, cognitivi, emotivi e sociali che influenzano il recupero. |
| 2. Utilizzare strumenti terapeutici high‑tech | Introdurre gradualmente tecnologie coinvolgenti per aumentare la motivazione del paziente e monitorare i progressi della riabilitazione. |
| 3. Integrare la musica negli esercizi | Selezionare musica gradita per creare attività basate sul ritmo che migliorino coordinazione e coinvolgimento. |
| 4. Monitorare regolarmente i progressi | Stabilire metriche di base e adattare le strategie terapeutiche in base ai miglioramenti misurabili del paziente. |
| 5. Coinvolgere i pazienti nel processo decisionale | Far partecipare i pazienti alla definizione degli obiettivi di riabilitazione per aumentare impegno e responsabilità nel loro recupero. |
Fase 1: Valutare i bisogni individuali del paziente e le barriere
La priorità iniziale è comprendere chi avete di fronte. Ogni paziente post‑ictus percorre un percorso di recupero diverso, plasmato da deficit specifici, contesto abitativo e obiettivi personali. Una valutazione approfondita rivela ciò che è realmente importante per loro e ciò che potrebbe ostacolare i progressi.
Iniziate raccogliendo informazioni in più domini. È necessario valutare la funzione fisica insieme alle abilità cognitive, allo stato emotivo e alle circostanze sociali. Un paziente con ottima forza dell'arto superiore ma con afasia severa affronta sfide completamente diverse rispetto a chi presenta una lieve debolezza ma mantiene una comunicazione intatta. Le strategie di riabilitazione personalizzate che affrontano tutti questi ambiti producono risultati migliori rispetto agli approcci standardizzati.
Effettuate colloqui strutturati con i pazienti e i loro caregiver. Ponete domande dirette sulla loro vita prima dell'ictus, sulle preoccupazioni attuali e sugli obiettivi di recupero. Cosa apprezzavano fare? Cosa li preoccupa maggiormente ora? Non si tratta di chiacchiere—è raccolta dati essenziale.
Individuate barriere specifiche che potrebbero compromettere i progressi:
- Limitazioni fisiche: perdita dell'arco di movimento, spasticità, deficit dell'equilibrio o dolore che limitano il movimento
- Problemi cognitivi: disturbi della memoria, difficoltà a seguire istruzioni o giudizio compromesso che influenzano la sicurezza
- Fattori emotivi: depressione, ansia o ridotta motivazione che riducono la partecipazione
- Barriere sociali: supporto caregiver limitato, difficoltà di trasporto o vincoli finanziari
- Comorbilità: diabete, malattie cardiovascolari o altre condizioni che influenzano la capacità di recupero
Documentate i risultati con linguaggio chiaro e operativo. Invece di “il paziente ha scarsa motivazione”, scrivete “il paziente esprime frustrazione per i progressi lenti e mostra ridotto coinvolgimento nelle attività dell'arto superiore.” Osservazioni specifiche guidano decisioni terapeutiche migliori.
Coinvolgete attivamente i pazienti in questo processo. La condivisione delle decisioni che identifica obiettivi di riabilitazione individuali genera un impegno maggiore rispetto a piani unicamente diretti dal terapista. Quando i pazienti partecipano alla valutazione, si appropriano dei risultati.
La vostra valutazione non rivela solo ciò che è compromesso, ma ciò che conta di più per il paziente e come costruire un piano di recupero attorno alla sua vita reale.
Suggerimento pratico: Preparate un semplice riassunto di valutazione di una pagina che il paziente può rivedere prima della prima seduta terapeutica—ciò gli dà tempo per riflettere sulle priorità e lo coinvolge fin dal primo giorno.
Fase 2: Introdurre strumenti terapeutici high‑tech e coinvolgenti
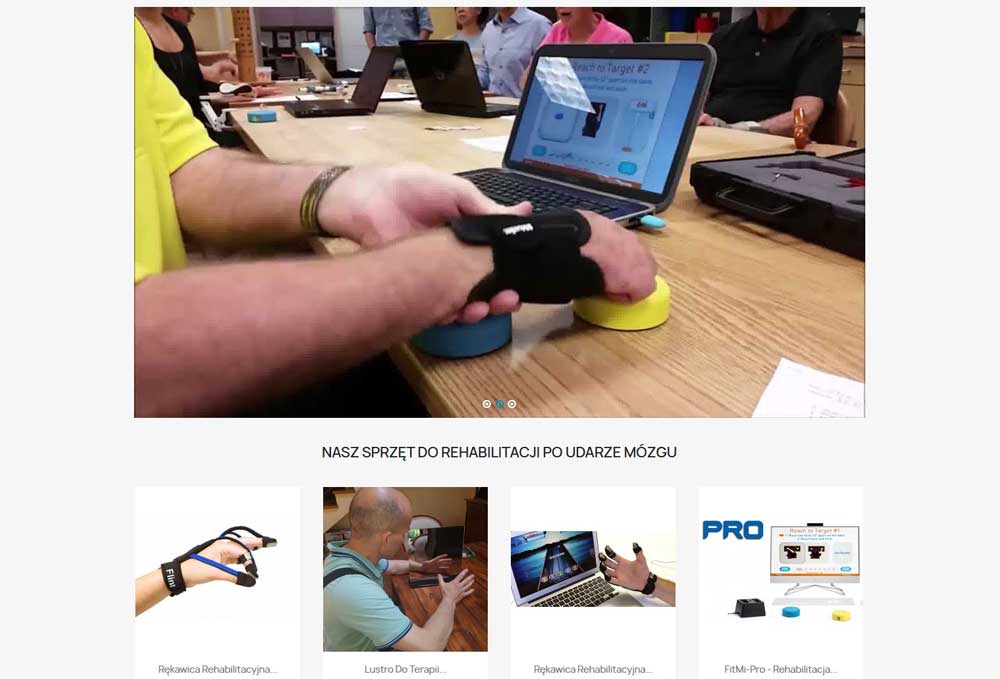
La tecnologia trasforma la riabilitazione post‑ictus dalla ripetizione monotona in attività genuinamente coinvolgenti. Gli strumenti high‑tech mantengono la motivazione, registrano i progressi con precisione e prolungano il tempo di terapia oltre le sedute tradizionali. Gli strumenti giusti fanno percepire il recupero più come un risultato che come un compito.
Iniziate comprendendo a cosa risponde il vostro paziente. Alcuni preferiscono attività basate sul gioco che risultano competitive o gratificanti. Altri si collegano meglio a strumenti che simulano compiti reali che desiderano recuperare. Le tecnologie digitali migliorano l'accuratezza delle valutazioni e consentono il monitoraggio dei progressi, aumentando al contempo il coinvolgimento del paziente tramite esercizi interattivi.
Considerate strumenti che si adattino ai deficit e agli obiettivi specifici del paziente:
- Sistemi di realtà virtuale per il recupero di braccio e mano con movimenti specifici per il compito, in modalità gioco
- Terapia basata sulla musica che combina pratica motoria con feedback uditivo e connessione emotiva
- Dispositivi indossabili che registrano la qualità del movimento e forniscono dati di performance in tempo reale
- Interventi assistiti da computer per il recupero cognitivo o la pratica di compiti funzionali
Introdurre la tecnologia gradualmente. Non sovraccaricate i pazienti di complessità dal primo giorno. Dimostrate lo strumento voi stessi, poi guidateli in una singola attività semplice. Spiegate chiaramente come si collega ai loro obiettivi di recupero. Un paziente che esercita la funzione manuale su un'interfaccia musicale comprende più rapidamente quando gli dite: “Questo aiuta le dita a lavorare insieme per suonare di nuovo delle canzoni.”
La realtà virtuale migliora il recupero del movimento dell'arto superiore se aggiunta alla terapia standard, offrendo un modo economico per estendere il tempo di terapia con attività ludiche e motivanti che i pazienti attendono con piacere. Il profilo di sicurezza è eccellente e l'aderenza tende a migliorare perché l'esperienza risulta gratificante piuttosto che punitiva.

Il seguente riepilogo evidenzia le caratteristiche chiave degli strumenti riabilitativi:
| Tipo di strumento | Funzione primaria | Meccanismo di coinvolgimento |
|---|---|---|
| Realtà virtuale | Simula compiti funzionali | Interattivo, in stile gioco |
| Dispositivi indossabili | Monitora la qualità del movimento | Feedback in tempo reale |
| Assistenza computerizzata | Sostiene il recupero cognitivo | Interazione basata su compiti |
| Interfacce basate sulla musica | Migliora la pratica motoria | Ritmo e ricompensa emotiva |
Monitorate il coinvolgimento con attenzione durante le prime sedute. Il paziente si inclina in avanti? Guarda lo schermo? Fa domande sulle funzionalità? Questi segnali indicano interesse genuino. Se qualcuno appare frustrato o disimpegnato, passate a uno strumento diverso o modificate immediatamente le impostazioni di difficoltà.
Gli strumenti high‑tech funzionano meglio quando sono un'estensione del vostro piano terapeutico, non una distrazione rispetto a esso.
Suggerimento pratico: Permettete ai pazienti di registrare video dei loro progressi negli esercizi tecnologici da condividere con la famiglia—ciò crea responsabilità, aumenta la motivazione e fornisce ai cari prove concrete di miglioramento.
Fase 3: Integrare esercizi basati sulla musica per motivare
La musica trasforma la riabilitazione da clinica a coinvolgente. Quando i pazienti si muovono al ritmo e al suono, i loro circuiti di ricompensa si attivano e la ripetizione diventa significativa anziché punitiva. Questa è neuroscienza, non distrazione—la musica effettivamente rimodella il recupero.
Cominciate selezionando musica che risuoni con le preferenze del paziente e con gli obiettivi terapeutici. La stimolazione uditiva ritmica può migliorare il timing del movimento e la performance motoria, rendendo gli esercizi basati sulla musica particolarmente efficaci per pazienti con difficoltà di coordinazione, temporizzazione o controllo del passo. Il ritmo agisce come un metronomo invisibile che guida i loro movimenti.
Scegliete esercizi in cui la musica completi naturalmente il movimento:
- Esercizi di mano e dita sincronizzati con il tempo della canzone, sviluppando destrezza e offrendo feedback uditivo
- Pattern di cammino o passo sincronizzati con battiti ritmici, migliorando stabilità del passo e fiducia
- Movimenti di spalla e braccio che seguono frasi musicali, combinando pratica motoria e coinvolgimento emotivo
- Canto o vocalizzazione abbinati a movimenti funzionali, coinvolgendo simultaneamente più sistemi cerebrali
Iniziate con semplicità. Un paziente non ha bisogno di una canzone complessa con testi da memorizzare. Un battito di tamburo costante o un ritmo strumentale dà qualcosa di concreto da seguire. Con l'aumentare della fiducia, introdurre brani con significato personale—musica che amavano prima dell'ictus.
Le interventi basati sulla musica migliorano la riabilitazione motoria aumentando la coordinazione e la funzione motoria complessiva, sfruttando le reti cerebrali implicate nella sincronizzazione sensomotoria. I pazienti sperimentano l'attivazione della ricompensa, che aumenta naturalmente il coinvolgimento e la motivazione—partecipano con desiderio invece di temere le sedute.
Osservate come la musica modifica l'energia della stanza. I movimenti diventano più fluidi? Il paziente sorride o accompagna con il ritmo? Questa è la musica che funziona. Se qualcuno appare distratto o disconnesso, la scelta del brano potrebbe essere errata. Cambiatela immediatamente. L'obiettivo è creare uno stato di flusso in cui lo sforzo sembra senza sforzo.
Documentate ciò che funziona. Annotate quali canzoni, tempi e tipi di movimento generano il coinvolgimento più forte e i migliori risultati motori per ciascun paziente. Questo diventa il vostro protocollo personalizzato di musicoterapia.
La musica non sostituisce la terapia—la rende un'attività che vale la pena fare.
Suggerimento pratico: Preparate una playlist semplice di 4‑5 brani abbinati a esercizi specifici, poi lasciate che il paziente scelga quale brano riprodurre—autonomia abbinata alla musica crea una potente motivazione e riduce il carico cognitivo durante le sedute.
Fase 4: Monitorare i progressi e adattare le strategie di coinvolgimento
Tracciare i progressi non riguarda solo la documentazione—serve a mantenere i pazienti coinvolti e a dimostrare che il recupero è reale. Quando i pazienti vedono miglioramenti misurabili, la motivazione aumenta. Quando ristagnano, servono dati per modificare rapidamente l'approccio.

Stabilite misurazioni di base prima dell'inizio della terapia. Utilizzate strumenti di valutazione standardizzati che corrispondono agli obiettivi del paziente. Se la funzione della mano è prioritaria, misurate la forza di presa e la destrezza delle dita. Se camminare è la priorità, valutate la velocità del passo e l'equilibrio. Le misure di performance standardizzate permettono ai clinici di adattare l'intensità della terapia e gli interventi alla responsività del paziente, assicurando che la riabilitazione rimanga adattiva durante il percorso di recupero.
Scegliete metriche che i pazienti comprendano e a cui tengano:
- Compiti funzionali come raccogliere oggetti, scrivere o percorrere una certa distanza
- Velocità e accuratezza negli esercizi, che mostrano miglioramenti trasferibili alla vita reale
- Conteggio delle ripetizioni e consistenza tra le sedute
- Soddisfazione riferita dal paziente rispetto alle attività e alla percezione del progresso
- Misure di qualità della vita che affrontano indipendenza e attività quotidiane
Monitorate settimanalmente. Cercate trend in aumento, plateau o cali. I movimenti diventano più fluidi? Il paziente completa più ripetizioni? Inizia gli esercizi autonomamente? Questi segnali contano più numeri perfetti.
La valutazione continua tramite strumenti standardizzati e la condivisione delle decisioni permettono ai clinici di adattare gli obiettivi riabilitativi in base ai progressi, mantenendo la motivazione e affrontando nuove sfide. Sedetevi regolarmente con il paziente e riesaminate insieme i risultati. Evidenziate miglioramenti specifici. Celebrate le vittorie, anche quelle piccole.
Quando i progressi ristagnano, indagate prima di presumere che il paziente abbia bisogno di un lavoro più intenso. È annoiato? Frustrato? Affaticato? Sono cambiate le circostanze di vita? Adattate l'approccio: musica diversa, punti di partenza più facili, nuovi esercizi o sedute più frequenti. A volte il fare un passo indietro muove realmente il recupero in avanti.
Condividete i dati in modo visivo quando possibile. Un semplice grafico che mostra il miglioramento in quattro settimane parla più forte delle note cliniche. I pazienti ricordano ciò che possono vedere.
Ecco come le strategie comuni di coinvolgimento si confrontano nella riabilitazione post‑ictus:
| Strategia | Beneficio | Quando è più efficace | Possibile limite |
|---|---|---|---|
| Strumenti high‑tech | Aumentano la motivazione, registrano i progressi | Fase post‑ictus precoce, pazienti con dimestichezza tecnologica | Possono causare frustrazione se troppo complessi |
| Esercizi basati sulla musica | Aumentano il piacere, facilitano l'apprendimento motorio | Pazienti con problemi di coordinazione | Possono distrarre se la scelta musicale è inadeguata |
| Condivisione delle decisioni | Rinforza l'impegno, personalizza gli obiettivi | Durante tutto il processo riabilitativo | Richiede più tempo clinico |
| Monitoraggio dei progressi | Convalida il miglioramento, motiva lo sforzo | Obiettivi stabiliti o plateau | Un eccesso di dati può demotivare |
Il monitoraggio dei progressi trasforma la terapia da congettura in scienza—e fornisce ai pazienti la prova che lo sforzo produce risultati.
Suggerimento pratico: Registrate clip video dello stesso esercizio ogni due settimane e mostrate al paziente il confronto affiancato—le prove visive del miglioramento della qualità del movimento motivano più di qualunque numero su un foglio di calcolo.
Trasformare il recupero post‑ictus con strumenti riabilitativi high‑tech e coinvolgenti
L'articolo mette in evidenza quanto siano fondamentali la valutazione personalizzata e la terapia basata sulla musica per un miglior recupero post‑ictus. Se desiderate superare sfide comuni come la motivazione del paziente, il tempo terapeutico limitato e la necessità di un monitoraggio significativo dei progressi, gli strumenti innovativi progettati per la riabilitazione neurologica possono fare la differenza. Su Tisale Rehab troverete prodotti specializzati come FitMi e MusicGlove che combinano interazione high‑tech con esercizi guidati dalla musica. Queste soluzioni supportano direttamente strategie come la stimolazione uditiva ritmica e la condivisione delle decisioni per potenziare la funzione motoria e il coinvolgimento del paziente.
Siete pronti a integrare oggi tecnologie clinicamente supportate nel vostro piano di recupero? Le terapie presentate su Tisale Rehab consentono ai pazienti di riconquistare abilità motorie in modo efficiente mantenendo alta la motivazione. Esplorate il nostro catalogo prodotti dettagliato per trovare kit terapeutici su misura per le vostre esigenze e iniziate a trasformare la riabilitazione in un percorso coinvolgente di progressi. Fate il primo passo ora verso un recupero post‑ictus più efficace con strumenti progettati per integrarsi con i vostri obiettivi riabilitativi unici.
Domande frequenti
Come posso valutare efficacemente i bisogni individuali del mio paziente post‑ictus nella riabilitazione?
Per valutare efficacemente i bisogni di un paziente post‑ictus, eseguite una valutazione approfondita che includa abilità fisiche, competenze cognitive, stato emotivo e circostanze sociali. Utilizzate colloqui strutturati e domande specifiche per identificare obiettivi personali e barriere al recupero.
Quali strumenti tecnologici possono aumentare il coinvolgimento del paziente nella riabilitazione post‑ictus?
Valutate l'integrazione di strumenti terapeutici high‑tech come sistemi di realtà virtuale, dispositivi indossabili e interventi basati sulla musica. Iniziate introducendo gradualmente uno strumento che sia in linea con gli interessi del paziente per mantenerne la motivazione e il coinvolgimento.
In che modo gli esercizi basati sulla musica possono migliorare il coinvolgimento durante la riabilitazione post‑ictus?
Gli esercizi basati sulla musica possono aumentare significativamente il coinvolgimento sfruttando il ritmo per facilitare il movimento e la motivazione. Selezionate musica che risuoni con il paziente e incorporatela in esercizi manuali o schemi di cammino per creare un'esperienza terapeutica efficace e piacevole.
Quali strategie posso usare per monitorare efficacemente i progressi del mio paziente?
Stabilite misurazioni di base utilizzando strumenti di valutazione standardizzati per monitorare miglioramenti in aree specifiche come la forza di presa e il passo. Monitorate i progressi settimanalmente e condividete rappresentazioni visive dei dati con il paziente per convalidare i risultati e mantenere la motivazione.
In che modo la condivisione delle decisioni può impattare il recupero del paziente nella riabilitazione post‑ictus?
La condivisione delle decisioni coinvolge i pazienti nella definizione degli obiettivi riabilitativi, migliorando significativamente il loro impegno nel processo terapeutico. Favorite discussioni aperte sulle preferenze e preoccupazioni e cercate di allineare i piani di trattamento alle loro aspirazioni personali di recupero.
Consigliati
- 7 suggerimenti essenziali di riabilitazione per clinici per migliorare i risultati
- Guida agli esercizi di riabilitazione per il successo nel recupero post‑ictus
- Workflow di riabilitazione per i pazienti: guida pratica alla terapia
- BETTER REHAB STARTS HERE !
- 6 strategie principali per il referral dei pazienti per migliorare i tassi di occupazione dei posti letto
38
Ispirati a una storia della vita dopo un ictus
Una terapia „gioc-abilitazione” molto efficace
Ho avuto un ictus 9 anni fa dopodiché ho provato terapie diverse. Mi piace tanto la ludicizzazione che offre il MusicGlove Anche se uso questo set solo da un mese, vedo già un progresso. Mi aiuta molto a trattenere la motivazione. È veramente stupendo ....
Insomma, mi piace molto il MusicGlove MusicGlove.
Tomasz S. (04.03.2020)