Cómo involucrar a los pacientes en la rehabilitación para mejorar la recuperación tras un ictus
Cada sesión plantea un nuevo desafío, ya que no existen dos supervivientes de un ictus exactamente iguales. Los terapeutas españoles saben que un enfoque único rara vez produce resultados duraderos. Al centrarse en estrategias de rehabilitación personalizadas y adoptar herramientas interactivas probadas, como la realidad virtual y los ejercicios basados en la música, puede transformar la terapia en un proceso gratificante que motive a los pacientes y genere una mejora real de la función motora.
Índice
- Paso 1: Evaluar las necesidades y barreras individuales del paciente
- Paso 2: Introducir herramientas terapéuticas tecnológicas y atractivas
- Paso 3: Integrar ejercicios basados en la música para la motivación
- Paso 4: Monitorizar el progreso y ajustar las estrategias de adherencia
Resumen rápido
| Conclusión clave | Explicación |
|---|---|
| 1. Evaluar las necesidades individuales del paciente | Realizar evaluaciones exhaustivas de los factores físicos, cognitivos, emocionales y sociales que influyen en la recuperación. |
| 2. Utilizar herramientas terapéuticas tecnológicas | Introducir la tecnología de forma gradual para aumentar la motivación del paciente y monitorizar el progreso de la rehabilitación. |
| 3. Integrar la música en los ejercicios | Seleccionar música agradable para crear actividades rítmicas que mejoren la coordinación y la adherencia. |
| 4. Monitorizar el progreso regularmente | Establecer métricas de referencia y ajustar las estrategias terapéuticas con base en las mejoras medibles del paciente. |
| 5. Involucrar a los pacientes en la toma de decisiones | Incluir a los pacientes en el establecimiento de sus objetivos de rehabilitación para aumentar el compromiso y la responsabilidad en su recuperación. |
Paso 1: Evaluar las necesidades y barreras individuales del paciente
Su primera prioridad es comprender a la persona que tiene delante. Cada paciente con ictus recorre un camino distinto hacia la recuperación, condicionado por sus déficits específicos, su entorno vital y sus objetivos personales. Una evaluación exhaustiva revela qué es realmente importante para ellos y qué puede bloquear su progreso.
Empiece recopilando información en múltiples dominios. Debe evaluar la función física junto con la capacidad cognitiva, el estado emocional y las circunstancias sociales. Un paciente con excelente fuerza de miembro superior pero con afasia severa afronta retos completamente distintos a alguien con debilidad leve pero comunicación intacta. Las estrategias de rehabilitación personalizadas que abordan todas estas áreas producen mejores resultados que los enfoques uniformes.
Realice conversaciones estructuradas con sus pacientes y sus cuidadores. Haga preguntas directas sobre su vida antes del ictus, sus preocupaciones actuales y sus metas de recuperación. ¿Qué actividades valoraban? ¿Qué les preocupa más ahora? No se trata de una charla casual: es recolección de datos esencial.
Identifique barreras específicas que podrían descarrilar el progreso:
- Limitaciones físicas: pérdida del rango de movimiento, espasticidad, déficit de equilibrio o dolor que restringen el movimiento
- Desafíos cognitivos: problemas de memoria, dificultad para seguir instrucciones o juicio deteriorado que afectan a la seguridad
- Factores emocionales: depresión, ansiedad o falta de motivación que reducen la participación
- Barreras sociales: apoyo de cuidador limitado, dificultades de transporte o restricciones económicas
- Comorbilidades: diabetes, cardiopatía u otras condiciones que afectan la capacidad de recuperación
Documente los hallazgos con un lenguaje claro y accionable. En lugar de “paciente con poca motivación”, escriba “el paciente expresa frustración por el progreso lento y muestra menor implicación en tareas del miembro superior”. Las observaciones específicas guían mejores decisiones terapéuticas.
Involucre activamente a los pacientes en este proceso. La toma de decisiones compartida que identifica objetivos de rehabilitación individuales genera un compromiso más sólido que los planes dirigidos únicamente por el terapeuta. Cuando los pacientes participan en la evaluación, se hacen propietarios de los resultados.
Su evaluación revela no solo lo que está lesionado, sino qué es lo más importante para su paciente y cómo construir un plan de recuperación en torno a su vida real.
Consejo profesional: Elabore un resumen de evaluación de una sola página que su paciente pueda revisar antes de la primera sesión de terapia: esto les da tiempo para reflexionar sobre sus prioridades y les compromete desde el primer día.
Paso 2: Introducir herramientas terapéuticas tecnológicas y atractivas
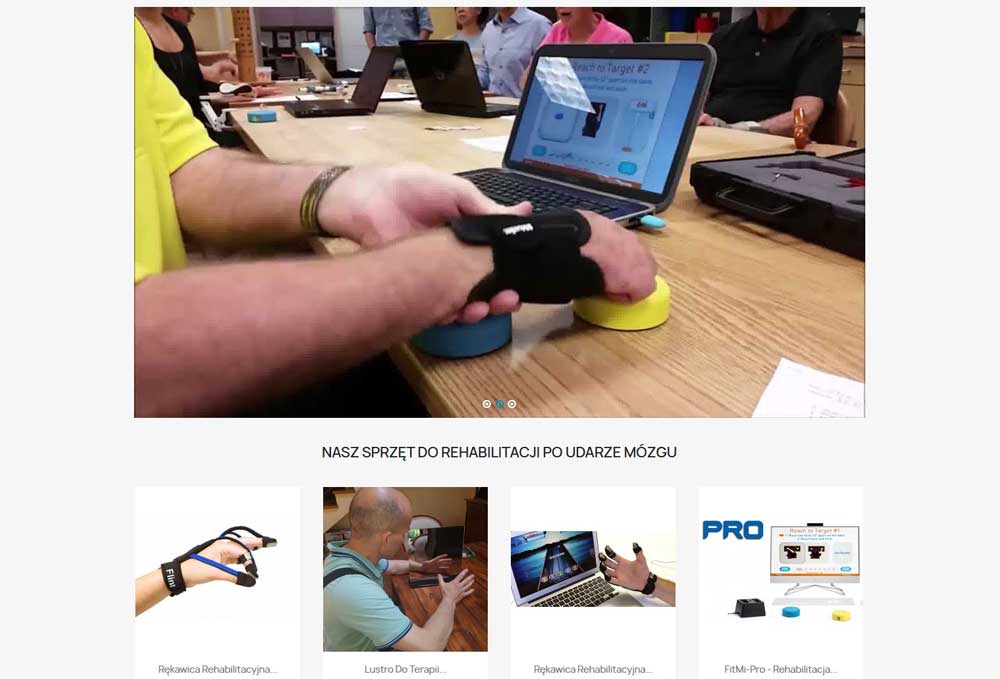
La tecnología transforma la rehabilitación del ictus de una repetición monótona a una actividad genuinamente estimulante. Las herramientas terapéuticas de alta tecnología mantienen la motivación del paciente, registran el progreso con precisión y prolongan el tiempo de terapia más allá de las sesiones convencionales. Las herramientas adecuadas hacen que la recuperación se perciba menos como un trabajo y más como un logro.
Comience por comprender a qué responde su paciente. Algunos prefieren actividades basadas en juegos que resultan competitivas o gratificantes. Otros se conectan mejor con herramientas que simulan tareas del mundo real que desean recuperar. Las tecnologías digitales mejoran la precisión de la evaluación y permiten monitorizar el progreso, a la vez que aumentan la implicación del paciente mediante ejercicios interactivos.
Considere herramientas que se ajusten a los déficits y objetivos específicos de su paciente:
- Sistemas de realidad virtual para la recuperación de brazo y mano con movimientos orientados a tareas y semejantes a juegos
- Terapia basada en música que combina la práctica motora con retroalimentación auditiva y conexión emocional
- Dispositivos vestibles que registran la calidad del movimiento y proporcionan datos de rendimiento en tiempo real
- Intervenciones asistidas por ordenador para la recuperación cognitiva o la práctica de tareas funcionales
Introduzca la tecnología de forma gradual. No abrume a los pacientes con complejidad el primer día. Demuestre usted la herramienta primero y luego guíelos a través de una actividad sencilla. Explique con claridad cómo se relaciona con sus objetivos de recuperación. Un paciente que practica la función de la mano en una interfaz musical comprende mejor cuando usted dice: “Esto ayuda a que sus dedos trabajen juntos para tocar canciones de nuevo”.
La realidad virtual mejora la recuperación del movimiento del brazo cuando se añade a la terapia estándar, ofreciendo una forma coste-efectiva de ampliar el tiempo de terapia con actividades motivadoras tipo juego a las que los pacientes realmente desean asistir. El perfil de seguridad es excelente y la adherencia suele mejorar porque la experiencia se percibe como gratificante en vez de punitiva.

El siguiente resumen destaca las características clave de las herramientas de rehabilitación:
| Tipo de herramienta | Función principal | Mecanismo de implicación |
|---|---|---|
| Realidad virtual | Simula tareas funcionales | Interactiva, tipo juego |
| Dispositivos vestibles | Monitorea la calidad del movimiento | Retroalimentación en tiempo real |
| Asistido por ordenador | Apoya la recuperación cognitiva | Interacción basada en tareas |
| Interfaces basadas en la música | Potencia la práctica motora | Ritmo y recompensa emocional |
Monitorice la implicación de cerca durante las primeras sesiones. ¿Se inclina el paciente hacia adelante? ¿Mantiene contacto visual con la pantalla? ¿Hace preguntas sobre las funciones? Estos son signos de interés genuino. Si alguien parece frustrado o desconectado, cambie a otra herramienta o modifique inmediatamente los ajustes de dificultad.
Las herramientas de alta tecnología funcionan mejor cuando se sienten como una extensión de su plan terapéutico, no como una distracción del mismo.
Consejo profesional: Permita que los pacientes graben vídeos de su progreso en ejercicios basados en tecnología para compartirlos con la familia: esto genera responsabilidad, aumenta la motivación y ofrece a los seres queridos evidencia tangible de la mejoría.
Paso 3: Integrar ejercicios basados en la música para la motivación
La música transforma la rehabilitación de algo puramente clínico a una experiencia envolvente. Cuando los pacientes se mueven siguiendo el ritmo y el sonido, se activan vías de recompensa que hacen que la repetición tenga un propósito en lugar de resultar punitiva. Esto es neurociencia, no distracción: la música realmente facilita la reconexión en la recuperación.
Empiece seleccionando música que resuene con las preferencias y los objetivos terapéuticos de su paciente. La estimulación auditiva rítmica puede mejorar la sincronización del movimiento y el rendimiento motor, lo que hace que los ejercicios basados en la música sean particularmente eficaces para pacientes con dificultades de coordinación, temporización o control de la marcha. El ritmo actúa como un metrónomo invisible que guía sus movimientos.
Elija ejercicios en los que la música complemente de forma natural el movimiento:
- Ejercicios de mano y dedos sincronizados con el tempo de la canción, desarrollando destreza mientras se disfruta de la retroalimentación auditiva
- Patrones de marcha o pasos sincronizados con ritmos, mejorando la estabilidad y la confianza al andar
- Movimientos de hombro y brazo que coincidan con frases musicales, combinando práctica motora con implicación emocional
- Canto o vocalización acompañado de movimientos funcionales, activando múltiples sistemas cerebrales simultáneamente
Comience con lo simple. Un paciente no necesita una canción compleja con letras que deba recordar. Un ritmo de tambor constante o un acompañamiento instrumental les da algo concreto que seguir. A medida que crece la confianza, introduzca canciones con significado personal: música que les gustaba antes del ictus.
Las intervenciones basadas en la música mejoran la rehabilitación motora al optimizar la coordinación y la función motora general, aprovechando redes cerebrales implicadas en la sincronización sensoriomotora. Los pacientes experimentan activación de recompensa, lo que incrementa de forma natural la implicación y la motivación: acuden deseando participar en lugar de temer las sesiones.
Observe cómo la música cambia la energía del entorno. ¿Los movimientos son más fluidos? ¿El paciente sonríe o acompasa con las manos? Eso es la música funcionando. Si alguien parece distraído o desconectado, la elección musical puede ser la inadecuada. Cámbiela de inmediato. El objetivo es crear un estado de flujo donde el esfuerzo se perciba como sin esfuerzo.
Documente lo que funciona. Anote qué canciones, tempos y tipos de movimiento generan la mayor implicación y los mejores resultados motores para cada paciente. Esto se convierte en su manual personalizado de musicoterapia.
La música no sustituye la terapia: hace que la terapia merezca la pena.
Consejo profesional: Prepare una lista de reproducción simple de 4–5 canciones vinculadas a ejercicios concretos y permita que su paciente elija la canción: la autonomía combinada con la música genera una fuerte motivación y reduce la carga cognitiva durante las sesiones.
Paso 4: Monitorizar el progreso y ajustar las estrategias de implicación
Rastrear el progreso no es solo documentación: es mantener a los pacientes implicados y demostrar que la recuperación es real. Cuando los pacientes ven mejoras medibles, la motivación se dispara. Cuando se estancan, necesita datos para cambiar de rumbo rápidamente.

Establezca medidas de referencia antes de comenzar la terapia. Use herramientas de evaluación estandarizadas que se correspondan con los objetivos del paciente. Si la función de la mano es lo más importante, mida la fuerza de prensión y la destreza de los dedos. Si la prioridad es caminar, evalúe la velocidad de la marcha y el equilibrio. Las medidas de rendimiento estandarizadas permiten a los clínicos ajustar la intensidad de la terapia y las intervenciones según la respuesta del paciente, garantizando que la rehabilitación siga siendo adaptable durante la recuperación.
Elija métricas que los pacientes comprendan y que les importen:
- Tareas funcionales como recoger objetos, escribir o la distancia caminada
- Velocidad y precisión en los ejercicios, que muestran mejoras del mundo real
- Recuento de repeticiones y consistencia entre sesiones
- Satisfacción informada por el paciente con las actividades y la percepción del progreso
- Medidas de calidad de vida que abordan la independencia y las actividades diarias
Monitorice semanalmente. Busque tendencias ascendentes, mesetas o descensos. ¿Los movimientos son más fluidos? ¿El paciente realiza más repeticiones? ¿Inicia ejercicios de forma independiente? Estas señales importan más que números perfectos.
La evaluación continua mediante herramientas estandarizadas y la toma de decisiones compartida permiten a los clínicos ajustar los objetivos de rehabilitación según el progreso, manteniendo la motivación y abordando desafíos emergentes. Reúnase regularmente con su paciente y revise los resultados juntos. Señale mejoras concretas. Celebre los logros, incluso los pequeños.
Cuando el progreso se estanca, investigue antes de asumir que el paciente necesita mayor esfuerzo. ¿Está aburrido? ¿Frustrado? ¿Fatigado? ¿Han cambiado sus circunstancias vitales? Ajuste su enfoque: música diferente, puntos de inicio más sencillos, ejercicios nuevos o sesiones más frecuentes. A veces retroceder realmente impulsa la recuperación.
Comparta los datos de forma visual cuando sea posible. Un gráfico sencillo que muestre la mejora en cuatro semanas habla más que las notas clínicas. Los pacientes recuerdan lo que pueden ver.
Así es como se comparan las estrategias de implicación comunes en la rehabilitación del ictus:
| Estrategia | Beneficio | Cuándo es más eficaz | Inconveniente potencial |
|---|---|---|---|
| Herramientas de alta tecnología | Aumenta la motivación, registra el progreso | Fase temprana post-ictus, pacientes con afinidad tecnológica | Puede causar frustración si es demasiado compleja |
| Ejercicios basados en música | Potencia el disfrute, ayuda el aprendizaje motor | Pacientes con desafíos de coordinación | Puede distraer si la elección musical es inadecuada |
| Toma de decisiones compartida | Fortalece el compromiso, personaliza objetivos | A lo largo del proceso de rehabilitación | Requiere más tiempo del clínico |
| Seguimiento del progreso | Valida la mejora, motiva el esfuerzo | Metas establecidas o mesetas | La sobrecarga de datos puede desmotivar |
El seguimiento del progreso transforma la terapia de una conjetura a una ciencia —y ofrece a los pacientes la prueba de que el esfuerzo produce resultados.
Consejo profesional: Grabe fragmentos de vídeo del mismo ejercicio cada dos semanas y luego muestre al paciente la comparación lado a lado: la evidencia visual de la mejora en la calidad del movimiento motiva más que cualquier cifra en una hoja de cálculo.
Transforme la recuperación tras un ictus con herramientas de rehabilitación tecnológicas y motivadoras
Este artículo subraya lo crítico que resulta la evaluación personalizada y la terapia basada en la música para mejorar la recuperación tras un ictus. Si desea superar retos comunes como la motivación del paciente, el tiempo terapéutico limitado y la necesidad de un seguimiento significativo del progreso, las herramientas innovadoras diseñadas para la rehabilitación neurológica pueden marcar la diferencia. En Tisale Rehab, encontrará productos especializados como el FitMi y el MusicGlove que combinan interacción tecnológica con ejercicios impulsados por la música. Estas soluciones respaldan directamente estrategias como la estimulación auditiva rítmica y la toma de decisiones compartida para potenciar la función motora y la implicación del paciente.
¿Preparado para incorporar hoy tecnología clínicamente respaldada en su plan de recuperación? Las terapias presentadas en Tisale Rehab permiten a los pacientes recuperar habilidades motoras de forma eficiente, manteniendo alta la motivación. Explore nuestro catálogo detallado de productos para encontrar kits terapéuticos adaptados a sus necesidades y empiece a transformar la rehabilitación en un recorrido atractivo de progreso. Dé el primer paso ahora hacia una recuperación tras un ictus más eficaz con herramientas diseñadas para trabajar con sus objetivos de rehabilitación únicos.
Preguntas frecuentes
¿Cómo puedo evaluar las necesidades individuales de mi paciente con ictus en rehabilitación?
Para evaluar eficazmente las necesidades de un paciente con ictus, realice una evaluación exhaustiva que incluya sus capacidades físicas, habilidades cognitivas, estado emocional y circunstancias sociales. Utilice conversaciones estructuradas y preguntas específicas para identificar sus objetivos personales y las barreras que enfrentan en la recuperación.
¿Qué herramientas tecnológicas pueden mejorar la implicación del paciente en la rehabilitación del ictus?
Considere incorporar herramientas terapéuticas de alta tecnología como sistemas de realidad virtual, dispositivos vestibles e intervenciones basadas en la música. Empiece introduciendo gradualmente una herramienta que se alinee con los intereses de su paciente para mantener su motivación y participación en el proceso de recuperación.
¿Cómo pueden los ejercicios basados en la música mejorar la implicación durante la rehabilitación del ictus?
Los ejercicios basados en la música pueden aumentar significativamente la implicación al aprovechar el ritmo para facilitar el movimiento y la motivación. Seleccione música que resuene con su paciente e incorpórela en ejercicios de mano o patrones de marcha para crear una experiencia terapéutica agradable y eficaz.
¿Qué estrategias puedo usar para monitorizar eficazmente el progreso de mi paciente?
Establezca medidas de referencia utilizando herramientas de evaluación estandarizadas para rastrear mejoras en áreas específicas, como la fuerza de prensión y la marcha. Monitorice el progreso semanalmente y comparta representaciones visuales con su paciente para validar sus logros y mantener la motivación.
¿Cómo puede la toma de decisiones compartida impactar la recuperación del paciente en la rehabilitación del ictus?
La toma de decisiones compartida implica a los pacientes en el establecimiento de sus objetivos de rehabilitación, lo que puede aumentar significativamente su compromiso con el proceso terapéutico. Fomente discusiones abiertas sobre sus preferencias y preocupaciones y busque alinear los planes de tratamiento con sus aspiraciones personales de recuperación.
Recomendado
- 7 consejos esenciales de rehabilitación para clínicos para mejorar los resultados
- Guía de ejercicios de rehabilitación para el éxito en la recuperación tras un ictus
- Flujo de trabajo de rehabilitación para pacientes: guía de terapia eficaz
- ¡MEJOR REHABILITACIÓN EMPIEZA AQUÍ!
- 6 principales estrategias de derivación de pacientes para mejorar las tasas de ocupación
38
Inspírese con una de las historias de los convalecientes del accidente cerebrovascular
Ludificación en fisioterapia, muy buena terapia.
Tuve un infarto hace 9 años y ya estaba usando muchas terapias diferentes. Me gusta mucho ludificación, que me está dando
MusicGlove.
La estoy usando desde solo un mes, pero ya veo progreso en mis posibilidades. Me lo motiva mucho, es increíble.
En general – el MusicGlove me encanta.
Tomasz S. (04.03.2020)