Comment créer un plan de thérapie pour un patient après un AVC étape par étape
Tout thérapeute en rééducation neurologique en France connaît le défi de travailler avec des patients après un accident vasculaire cérébral (AVC), où un schéma d'action unique ne suffit jamais. Une planification efficace de la thérapie nécessite non seulement la connaissance des techniques, mais surtout un diagnostic fonctionnel précis et individuel, ainsi que la prise en compte des aspects émotionnels et cognitifs du rétablissement. Découvrez les étapes les plus importantes pour construire un plan de thérapie efficace basé sur des pratiques éprouvées et des connaissances cliniques actuelles.
- Étape 1 : Recueillir des données détaillées sur le patient
- Étape 2 : Définir des objectifs thérapeutiques individuels
- Étape 3 : Choisir les méthodes et outils de rééducation appropriés
- Étape 4 : Créer un calendrier et planifier le suivi des progrès
- Étape 5 : Vérifier l'efficacité du plan et apporter des corrections
Bref résumé
| Point clé | Explication |
|---|---|
| 1. Recueillir des données complètes sur le patient | Une évaluation précise de l'état neurologique influence le processus de rééducation ultérieur et la définition des objectifs thérapeutiques. |
| 2. Fixer des objectifs thérapeutiques individuels | Les objectifs doivent être réalistes, mesurables et adaptés aux besoins du patient pour augmenter sa motivation. |
| 3. Choisir les méthodes et outils appropriés | Le choix des techniques de rééducation doit être lié aux déficits individuels du patient et à ses objectifs thérapeutiques. |
| 4. Surveiller les progrès et adapter le plan | L'évaluation régulière des progrès et l'adaptation continue des méthodes thérapeutiques sont cruciales pour l'efficacité de la rééducation. |
| 5. Communiquer les changements au patient | Il est important que le patient soit tenu informé des progrès et des éventuels changements dans le plan thérapeutique. |
Étape 1 : Recueillir des données détaillées sur le patient
La collecte d'informations complètes sur le patient est le fondement de tout le processus de rééducation. Avant de proposer des exercices spécifiques ou des stratégies thérapeutiques, vous devez comprendre avec qui vous travaillez réellement. Cette phase de collecte de données déterminera à quoi ressemblera chaque étape ultérieure du traitement et avec quelle efficacité vous pourrez atteindre les objectifs fixés.
Commencez par examiner la situation globale du patient d'un point de vue neurologique et fonctionnel. Vous avez besoin d'informations sur la mobilité de ses membres, sa capacité à maintenir l'équilibre, l'état de ses fonctions cognitives et ses capacités d'élocution. Mais ce n'est que le début. N'oubliez pas que l'évaluation de l'état neurologique du patient comprend également son niveau d'autonomie dans les activités de la vie quotidienne et son état émotionnel. Ces éléments peuvent avoir un impact énorme sur la motivation pour la thérapie et les progrès réels en rééducation.
Recueillez des données sur les antécédents médicaux du patient avant l'AVC, ses fonctions cognitives actuelles, son niveau d'indépendance dans l'exécution des tâches quotidiennes et le soutien social auquel il a accès. Discutez avec le patient et sa famille de leurs attentes, de leurs craintes et de leurs priorités. Le patient souhaite-t-il retourner au travail ? Veut-il pouvoir s'habiller seul ? Son objectif principal est-il d'améliorer la fonction de la main ou de la jambe ? Ces détails façonneront toute la trajectoire de la thérapie. Une approche individuelle basée sur un diagnostic fonctionnel précis vous permettra de créer des objectifs thérapeutiques précis et mesurables, adaptés exactement à la situation de ce patient.
Ne négligez pas non plus l'aspect psychosocial. Un AVC n'est pas seulement un événement neurologique, c'est un événement qui change la vie de toute la famille. Prenez un moment pour comprendre quelles sont les préoccupations émotionnelles du patient, s'il a accès au soutien de ses proches, s'il lutte contre la dépression ou la peur. Ces informations changeront la façon dont vous communiquerez avec le patient et comment vous le motiverez à agir.
Conseil de pro : Créez un formulaire d'évaluation standardisé que vous remplirez systématiquement pour chaque patient. Cela fera gagner du temps, réduira le risque d'omettre des informations importantes et facilitera le suivi des progrès au fil du temps.
Étape 2 : Définir des objectifs thérapeutiques individuels
C'est ici que le plan prend une forme concrète. Après avoir recueilli toutes les données sur le patient, vous devez maintenant transformer ces informations en objectifs clairs et mesurables qui serviront de guide pour toute la thérapie. La définition d'objectifs n'est pas une activité ponctuelle, mais un processus qui nécessite une réflexion et un dialogue avec le patient et sa famille.
Commencez par ce qui est vraiment important pour votre patient. Les objectifs thérapeutiques doivent être adaptés aux besoins individuels du malade, et non aux normes générales ou à ce que vous considérez comme important en tant que thérapeute. Un patient rêve de retourner travailler au bureau, un autre veut pouvoir rejouer au football avec son fils, et un troisième souhaite simplement s'habiller seul et boire du thé dans sa tasse préférée. Ces différences sont fondamentales. Les objectifs doivent être réalistes et mesurables, adaptés aux capacités réelles du patient à un moment donné, mais en même temps suffisamment ambitieux pour le motiver à agir.
Si le patient a dit que son rêve est de retourner au travail, vous ne pouvez pas simplement écrire dans le plan "retour au travail". C'est trop général. Au lieu de cela, décomposez cet objectif en étapes plus petites et réalisables. Cela pourrait ressembler à ceci : en quatre semaines, le patient devrait récupérer suffisamment de force dans le membre inférieur pour marcher 50 mètres sans assistance, en huit semaines, il marche de manière indépendante, et en trois mois, il peut travailler au bureau pendant quatre heures par jour. Voyez-vous la différence ? De tels objectifs vous donnent, à vous et au patient, une image claire des progrès et vous permettent à tous deux de voir des réalisations concrètes.
N'oubliez pas les objectifs qui vont au-delà de la simple fonction physique. Si le patient a lutté contre la dépression après l'AVC, l'objectif peut inclure une participation régulière à des activités de groupe ou le retour à un passe-temps qu'il aimait auparavant. Si le patient a des problèmes avec les fonctions cognitives, cela peut être l'amélioration de la mémoire ou de la capacité de concentration. N'oubliez pas que les objectifs thérapeutiques doivent inclure le rétablissement de l'autonomie dans les activités quotidiennes ainsi que le retour à l'activité professionnelle et sociale, mais surtout, ils doivent être compréhensibles et importants pour le patient.
Fixez des objectifs en collaboration avec le patient et sa famille. Lors de la conversation, posez des questions ouvertes, écoutez attentivement et notez ce qu'ils disent. Ensuite, paraphrasez ce que vous avez entendu pour vous assurer que vous avez bien compris leurs attentes. C'est une technique simple, mais extrêmement importante pour instaurer la confiance et s'assurer que vous travaillez tous vers le même objectif. N'oubliez pas non plus que les objectifs peuvent changer au cours de la thérapie. À mesure que le patient progresse, il est possible qu'il veuille travailler sur autre chose ou que son niveau d'aspiration change. C'est naturel et cela devrait se refléter dans une approche dynamique de la planification.
Conseil de pro : Notez chaque objectif en utilisant la méthode SMART : Spécifique, Mesurable, Atteignable, Réaliste et Temporel. Par exemple, au lieu de "amélioration de la capacité de marche", écrivez "le patient marchera 100 mètres de manière indépendante, sans assistance, d'ici la fin de la 6ème semaine de thérapie". Cela donne une norme de succès claire.
Étape 3 : Choisir les méthodes et outils de rééducation appropriés
Il est maintenant temps de choisir les outils et techniques spécifiques qui travailleront en faveur des objectifs du patient. Le choix des méthodes de rééducation n'est pas une décision aléatoire. Il doit être étroitement lié à l'évaluation de l'état du patient que vous avez effectuée au début, et aux objectifs que vous avez fixés ensemble. Chaque patient est différent, et chaque AVC laisse une trace différente, c'est pourquoi l'approche doit être entièrement personnalisée.

Commencez par analyser quels déficits le patient présente et lesquels sont prioritaires pour atteindre ses objectifs. Si le patient ne peut pas bouger la main de manière autonome, il est inutile de commencer par des entraînements à la marche. Au lieu de cela, vous vous concentrerez sur la rééducation du mouvement de la main. Des méthodes telles que la méthode Bobath, PNF ou Brunnström sont couramment utilisées dans la thérapie post-AVC et se concentrent sur la normalisation du tonus musculaire, la rééducation motrice et la stimulation neuromusculaire. Ces techniques ont des bases scientifiques solides et ont fait leurs preuves dans la pratique depuis des décennies. En décidant d'une méthode spécifique, assurez-vous de comprendre ses principes et de vous sentir à l'aise dans son application.
Outre les méthodes de physiothérapie traditionnelles, envisagez également d'autres outils qui peuvent soutenir la thérapie. L'électrostimulation peut être utile chez les patients présentant une paralysie importante, l'ergothérapie permet de travailler sur les activités de la vie quotidienne dans un contexte pratique, et l'orthophonie est indispensable pour les patients souffrant de troubles de la parole. Le choix des méthodes prend en compte diverses techniques de physiothérapie, l'ergothérapie et le soutien psychologique, adaptées aux besoins uniques du patient, y compris des exercices passifs et actifs, la thérapie manuelle et l'entraînement à l'équilibre. La rééducation moderne est une combinaison de différentes approches, et vous, en tant que thérapeute, devez être comme un conservateur de musée, choisissant dans la collection disponible ce qui servira le mieux le patient.
Voici un aperçu des méthodes de rééducation populaires après un AVC et leurs principales applications :
| Méthode de rééducation | Applications clés | Principaux avantages |
|---|---|---|
| Bobath | Normalisation du tonus musculaire | Sûre à chaque étape de l'AVC |
| PNF | Amélioration du contrôle et de la coordination du mouvement | Flexibilité d'adaptation au patient |
| Brunnström | Phases de récupération du mouvement des membres | Plan clair des étapes de la thérapie |
| Ergothérapie | Entraînement aux activités de la vie quotidienne | Renforce l'autonomie et la motivation |
| Électrostimulation | Soutien musculaire en cas de parésie importante | Permet l'activation même en cas de paralysie profonde |
| Orthophonie | Travail sur la parole et la communication | Comprend également la thérapie des fonctions cognitives |
N'oubliez pas les outils de soutien. À une époque où l'accès aux technologies de rééducation modernes est de plus en plus facile, il vaut la peine d'envisager l'utilisation d'appareils soutenant le processus thérapeutique. Il peut s'agir de systèmes d'entraînement moteur, d'outils soutenant l'entraînement à l'équilibre ou d'applications mobiles soutenant les fonctions cognitives. Ces outils peuvent être particulièrement précieux lors des exercices à domicile, où le patient travaille sans la supervision d'un thérapeute. N'oubliez pas cependant qu'un outil n'est qu'un outil. Votre rôle en tant que thérapeute consiste à diriger le processus, à ajuster l'intensité et à surveiller les progrès.
Il est également important de se préparer aux changements. À mesure que le patient progresse, vous devrez modifier les méthodes utilisées. Ce qui était approprié au cours de la troisième semaine de thérapie peut être trop facile à la huitième semaine. L'adaptation régulière des outils thérapeutiques et des méthodes est cruciale pour maintenir la motivation du patient et assurer des progrès continus. Une revue et un éventuel changement d'approche devraient être effectués au moins une fois toutes les deux semaines, en fonction du rythme de progression du patient.
Conseil de pro : Créez votre propre base de connaissances sur les méthodes et outils disponibles. Lisez régulièrement des publications scientifiques sur la neurorééducation et participez à des formations pour être au courant des dernières solutions et techniques dans le domaine.
Étape 4 : Créer un calendrier et planifier le suivi des progrès
Vous avez déjà les données du patient, vous avez fixé les objectifs et choisi les méthodes. Maintenant, vous devez construire une structure qui fera en sorte que tout fonctionne de manière coordonnée. Le calendrier de thérapie est le squelette de votre plan, et le suivi des progrès est son cerveau. L'un sans l'autre n'est que chaos.
Commencer à créer un calendrier nécessite de prendre quelques décisions concrètes. À quelle fréquence le patient doit-il venir aux séances ? Sera-ce trois fois par semaine, ou peut-être deux ? Quelle doit être la durée de chaque séance ? Les réponses dépendent de l'état du patient, de ses objectifs et des ressources disponibles dans votre clinique. Habituellement, dans les phases initiales de la rééducation après un AVC, les patients ont besoin de séances plus fréquentes, et à mesure qu'ils s'améliorent, ils peuvent passer à des exercices moins intensifs. Le calendrier de thérapie doit être planifié avec précision, comprenant des séances de rééducation régulières et des évaluations périodiques des progrès du patient, afin d'assurer une évaluation systématique des fonctions motrices, cognitives et émotionnelles. Ce n'est pas seulement une question de logistique, mais aussi le côté psychologique du processus. Le patient doit savoir sur quoi il peut compter et quand il vous verra.
Dans le cadre du calendrier, planifiez également des exercices à domicile. C'est très important, car les séances au cabinet ne sont que la pointe de l'iceberg. Le patient passe la plupart de son temps à la maison, et ses progrès dépendent également de la conscience avec laquelle il effectue les exercices entre les séances. Décrivez exactement quels exercices il doit faire, à quelle fréquence et pendant combien de temps. Il vaut mieux avoir trois exercices bien exécutés chaque jour que quatorze exercices faits n'importe comment. Réfléchissez également si la rééducation à domicile sera soutenue par des aidants ou si le patient travaillera seul.
Le suivi des progrès est un processus continu, et non une activité ponctuelle. La planification du calendrier nécessite de déterminer la fréquence et l'intensité des exercices ainsi qu'un suivi régulier des progrès par l'observation et des tests fonctionnels. Lors de chaque séance, vous devez observer le patient et noter vos observations. Le mouvement est-il plus fluide que la dernière fois ? Le patient se sent-il moins fatigué ? Son humeur s'améliore-t-elle ? En plus de l'observation clinique, utilisez également des tests fonctionnels formels. Il peut s'agir de choses simples, comme la mesure de l'amplitude de mouvement dans une articulation ou le temps qu'il faut au patient pour se lever d'une chaise. De tels tests vous donnent des données objectives que vous pouvez utiliser.
Mettez en place un système de documentation qui reflétera les progrès du patient. Il peut s'agir d'un cahier de notes traditionnel ou d'un système électronique plus avancé. Il est important de documenter non seulement les données cliniques, mais aussi des informations sur la façon dont le patient se sent, quelles sont ses craintes et comment cela affecte sa motivation. Toutes les deux semaines, effectuez une revue formelle des progrès. Comparez l'état actuel du patient avec ses mesures précédentes. Le patient se rapproche-t-il de ses objectifs ? Est-il toujours sur la bonne voie ou avez-vous besoin de changer d'approche ?
Il est également important de communiquer avec le patient sur ses progrès. Les gens ont tendance à être frustrés lorsqu'ils ne voient pas de résultats immédiats. Montrez-lui des données concrètes. Il y a deux semaines, il ne pouvait pas marcher 30 mètres sans assistance, maintenant il marche 50 mètres. C'est une réussite. De telles petites victoires renforcent la motivation et montrent au patient que ses efforts ont un sens.
Voici un exemple de calendrier de suivi des progrès de la rééducation :
| Fréquence d'évaluation | Portée des progrès surveillés | Outils recommandés |
|---|---|---|
| Chaque séance | Changements dans la mobilité, bien-être | Observation, entretien |
| Toutes les 2 semaines | Comparaison des résultats des tests fonctionnels | Tests standardisés |
| Chaque mois | Revue de la réalisation des objectifs thérapeutiques | Formulaire d'évaluation |
| Après chaque changement | Réaction à une nouvelle méthode ou intensité | Journal des progrès |
Conseil de pro : Utilisez des formulaires d'évaluation simples que vous remplissez systématiquement à chaque séance. Ils contiennent des questions et des mesures standard qui facilitent la comparaison des progrès au fil du temps et réduisent le risque d'omettre des changements importants dans l'état du patient.
Étape 5 : Vérifier l'efficacité du plan et apporter des corrections
Le plan que vous avez créé n'est pas un document gravé dans la pierre. C'est un guide vivant et respirant qui doit réagir à ce qui se passe avec le patient dans la réalité. La vérification de l'efficacité est le moment où vous vérifiez si la théorie a rencontré la pratique, et si vous devez changer quelque chose.
Commencez par définir clairement ce que signifie pour vous "l'absence de progrès". Il ne s'agit pas du fait que le patient n'est pas devenu parfait en deux semaines. Il s'agit du fait qu'aucun changement n'est visible vers les objectifs fixés. Si le patient devait atteindre une amplitude de mouvement de 80 degrés dans la cheville en quatre semaines, et qu'il n'a atteint que 65 degrés pendant ce temps, cela peut être un signal que quelque chose doit être changé. L'efficacité du plan de thérapie nécessite une évaluation régulière, qui comprend à la fois le suivi des progrès en termes de fonctions motrices, ainsi que des aspects psychologiques et sociaux. Ne vous concentrez pas uniquement sur les résultats mesurables. Observez également comment le patient se sent. Est-il plus motivé ? A-t-il moins de douleur ? Son humeur s'améliore-t-elle ? Ces facteurs peuvent être tout aussi importants que les chiffres.
Lorsque vous identifiez un domaine où les progrès sont plus lents que prévu, au lieu de paniquer ou d'être frustré, réfléchissez aux causes. Peut-être que le patient n'effectue pas les exercices à domicile aussi consciencieusement qu'il l'avait promis ? Peut-être que la méthode thérapeutique que vous avez choisie n'est pas optimale pour ce patient particulier ? Peut-être que le patient a dû faire face à un stress supplémentaire ou à un changement de son état de santé ? Les réponses se trouvent généralement dans la conversation. Parlez franchement avec le patient. Découvrez ce qui se passe entre les séances, quelles sont ses craintes et ce qui pourrait l'aider à mieux se motiver.
La vérification de l'efficacité du plan de thérapie nécessite une surveillance et une documentation continues des progrès du patient, et lorsque les résultats attendus ne sont pas visibles, vous modifiez le plan. Cela peut signifier changer les méthodes thérapeutiques. Si le patient ne réagit pas bien à la méthode Bobath, vous pouvez essayer la PNF ou une autre approche. Cela peut également signifier changer l'intensité des exercices. Parfois, les patients ont besoin d'un entraînement plus intense, et parfois l'inverse. Cela peut également signifier changer les objectifs. S'il s'avère que le patient a des capacités plus limitées que vous ne le prévoyiez, au lieu de s'en tenir à des objectifs impossibles à atteindre, il vaut mieux les changer pour des objectifs plus réalistes. Ce n'est pas un échec. C'est une adaptation à la réalité.
N'oubliez pas non plus que parfois, l'absence de progrès visibles peut résulter d'autres causes. Le patient a pu avoir un autre AVC, une infection ou un autre événement médical qui a interrompu la rééducation. Dans de tels cas, le plan doit être entièrement réanalysé et probablement décalé. La flexibilité est la clé.
Communiquez également la manière de communiquer les changements au patient. Vous ne voulez pas qu'il se sente comme un échec si vous changez le plan. Au lieu de cela, expliquez-lui que vous observez ses progrès, que vous voyez où il a des difficultés et que vous voulez adapter les stratégies pour qu'elles soient plus efficaces. Une telle approche renforce la confiance et montre au patient que vous vous occupez vraiment de lui.
Conseil de pro : Effectuez une évaluation complète de l'efficacité du plan toutes les quatre à six semaines. Pendant ce temps, effectuez tous les tests standard que vous avez faits au début et comparez les résultats. Cela vous donnera des données objectives qui peuvent justifier l'introduction de changements dans le plan de thérapie.
Un plan de thérapie efficace est la clé du succès dans la rééducation après un AVC
La création d'un plan de thérapie individuel nécessite une évaluation précise, la définition d'objectifs réalistes et le choix de méthodes de rééducation appropriées. Ce processus rencontre souvent des défis tels que le choix des outils, la motivation du patient ou le suivi des effets. Grâce aux solutions innovantes disponibles sur TiSaleRehab / TiSale LTD, vous pouvez enrichir efficacement votre plan de thérapie avec des appareils avancés adaptés aux besoins uniques du patient.
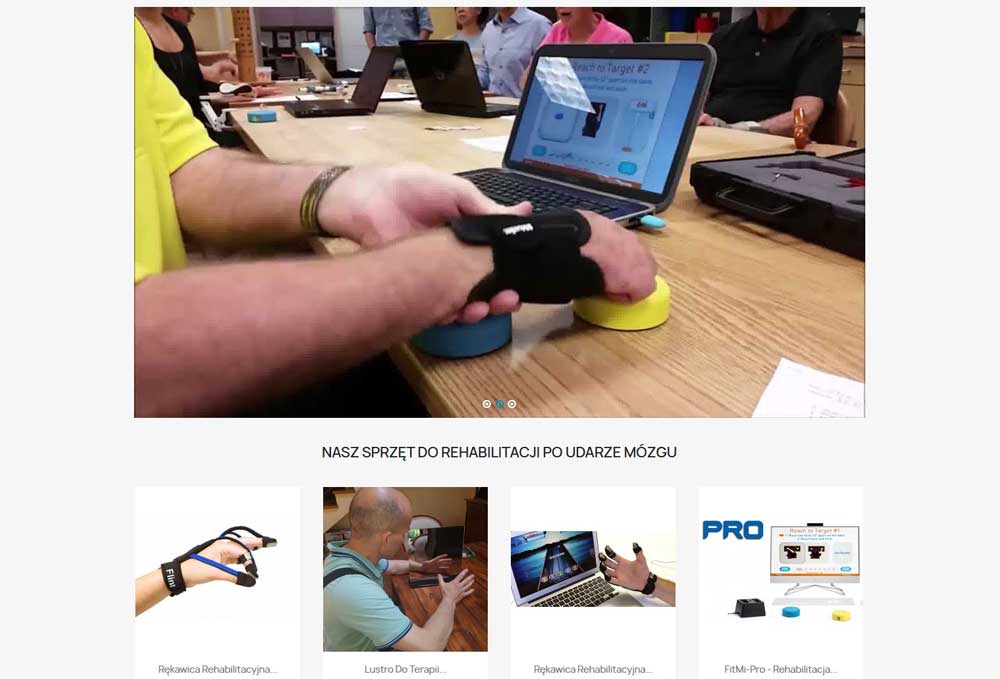
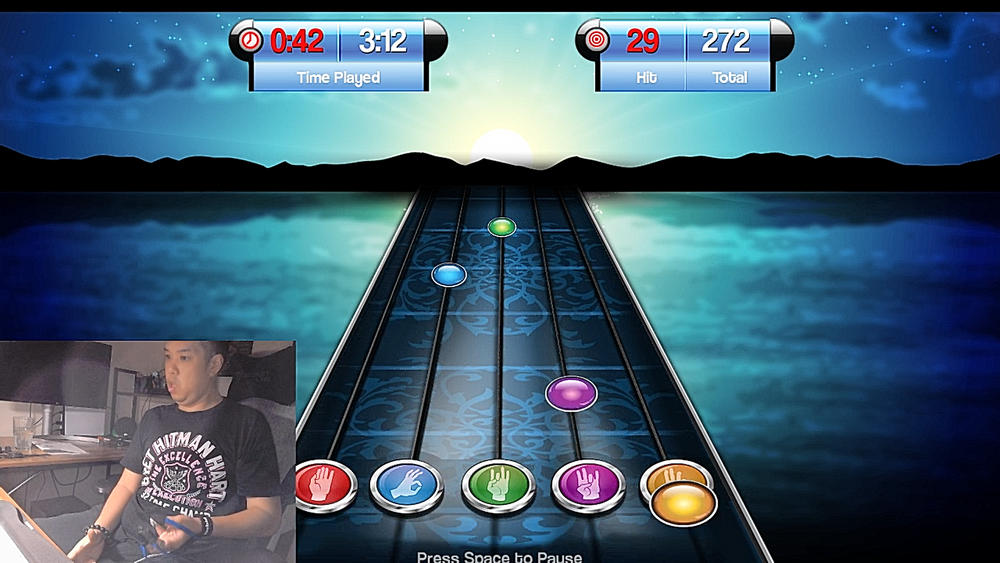
Commencez à vous rééduquer avec nous, en utilisant des méthodes modernes et des équipements médicaux qui améliorent l'efficacité de la thérapie et soutiennent réellement le retour à l'autonomie. Visitez Rééduquez-vous avec nous pour découvrir les solutions disponibles et voir comment des équipements tels que FitMi ou MusicGlove peuvent changer le cours de votre rééducation. N'attendez pas – le meilleur moment pour agir est maintenant sur https://tisalerehab.com !
Foire Aux Questions
Quelles données dois-je recueillir sur un patient après un AVC avant de commencer la thérapie ?
Recueillez des informations détaillées sur la mobilité des membres, l'équilibre, l'état des fonctions cognitives et émotionnelles du patient. Déterminez également son niveau d'indépendance dans les activités quotidiennes et le soutien social dont il dispose.
Comment définir des objectifs thérapeutiques pour un patient après un AVC ?
Les objectifs thérapeutiques doivent être adaptés aux besoins individuels du patient et découler entièrement de ses priorités. Fixez des objectifs SMART qui sont spécifiques, mesurables, atteignables, pertinents et temporels, par exemple "le patient retrouvera la capacité de s'habiller seul dans les trois mois".
Quelles méthodes de rééducation sont appropriées pour un patient après un AVC ?
Choisissez des méthodes de rééducation en fonction des besoins individuels du patient et des données recueillies à son sujet. Des méthodes telles que Bobath, PNF ou l'ergothérapie sont populaires et efficaces, et le choix doit être lié aux limitations motrices actuelles du patient.
À quelle fréquence dois-je surveiller les progrès du patient pendant la thérapie ?
Les progrès du patient doivent être surveillés lors de chaque séance de rééducation et toutes les deux semaines à l'aide de tests fonctionnels formels. Documentez les changements et les réalisations pour adapter le plan de thérapie aux besoins réels du patient.
Que faire si je ne vois pas de progrès chez un patient après un AVC ?
Analysez les raisons de l'absence de progrès en discutant avec le patient de ses expériences et de ses difficultés. Modifiez le plan de thérapie en changeant les méthodes, l'intensité des exercices ou en améliorant la communication pour mieux motiver le patient.
Comment créer un calendrier de thérapie pour un patient après un AVC ?
Planifiez un calendrier en tenant compte de la fréquence des séances et de la durée de chacune d'elles pour permettre une rééducation efficace. Par exemple, déterminez que le patient participera à des séances trois fois par semaine pendant une heure chacune, et définissez les exercices à domicile qu'il effectuera entre les séances.
Recommandation
38
Laissez-vous inspirer par une histoire de survie après une attaque cérébrale
Mon avis sur MusicGlove
Voici mon bref avis - un examen du MusicGlove. Le 3 octobre 2020, j'ai eu un accident vasculaire cérébral hémorragique. J'ai acheté MusicGlove après environ 4 mois d'hospitalisation. J'ai alors pu bouger mes doigts, mais - pour le dire de manière un peu douce - "pas très" efficacement. A vrai dire, je ne pouvais pas ramasser de petits objets tels qu'un stylo ou de petites choses et j'écrivais seulement avec ma main saine. Deux mois d'usage. Je peux déjà écrire un peu - brièvement parce que c'est bref - mais je peux déjà écrire quelque chose avec ma main sous-développée, ce qui me rassure et me donne de l'espoir de me remettre au travail. Cela n'arrivera pas tout de suite, pourtant cette pensée me fait avancer et j'ai maintenant un objectif clair et réaliste. Le seul inconvénient est peut-être le nombre limité de chansons. Donc la musique se répéte parfois. Aha !... Assurez-vous que vous avez le bon gant - la bonne taille - il ne peut être ni trop grand ni trop petit ! J'ai commandé une taille qui s'est avérée trop grande, mais le service clientèle était excellent et rapide, et ils ont remplacé ma taille efficacement et rapidement. Le kit est facile à installer, littéralement "plug and play". En conclusion, Bravo à moi et Bravo à TiSale Rehab.
Nikodem (24.02.2021)